Панкреатит – это воспалительное заболевание поджелудочной железы, которое может привести к серьезным осложнениям. Хотя большинство случаев панкреатита протекает без осложнений, некоторые пациенты сталкиваются с проблемами, требующими дополнительного лечения и вмешательства.
Одной из наиболее распространенных осложнений панкреатита являются кисты – жидкостные образования, которые могут возникать внутри или вокруг поджелудочной железы. Кисты могут быть доброкачественными или злокачественными, и, в зависимости от их типа и размера, могут вызывать разные симптомы и потребовать разного вида лечения.
Другой распространенной осложнностью панкреатита являются абсцессы – гнойники, которые могут образоваться в поджелудочной железе, вызывая интенсивную и длительную боль. Абсцессы обычно требуют дренирования или хирургического вмешательства для удаления гноя и предотвращения дальнейшего распространения инфекции.
Более серьезным осложнением панкреатита является развитие сахарного диабета. Воспаление поджелудочной железы может привести к повреждению ее клеток, ответственных за выработку инсулина – гормона, регулирующего уровень сахара в крови. Это может привести к снижению или прекращению выработки инсулина, что требует постоянного контроля уровня сахара и приема инсулинозаменителей или инсулина.
Кисты печени: основные симптомы и методы лечения
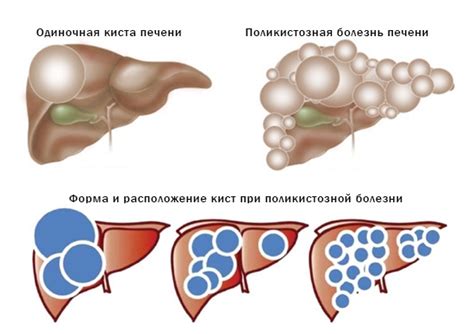
Основные симптомы кист печени:
- Распространенная боль или дискомфорт в правом верхнем квадранте живота.
- Учащенные боли в животе, усиливающиеся при физической активности или приеме пищи.
- Ощущение переполняющейся печени или увеличение размеров живота.
- Тошнота, рвота или изменение аппетита.
- Желтуха, связанная с сжатием желчных протоков кистой.
Если у вас есть подозрение на наличие кист печени, важно обратиться к врачу для правильного диагноза и назначения лечения.
Основные методы лечения:
- Ожидание и наблюдение: в большинстве случаев небольшие и без симптомов кисты не требуют лечения и могут быть просто отслежены врачом.
- Дренирование кист: большие или образовавшиеся в результате инфекции кисты могут быть подвергнуты дренированию, чтобы удалить жидкость и уменьшить размер.
- Удаление кист: в некоторых случаях, если киста вызывает сильные симптомы или образует осложнения, может потребоваться хирургическое удаление кисты или даже части печени.
Важно отметить, что метод лечения будет зависеть от типа и размера кисты, а также от симптомов, возможных осложнений и общего состояния пациента. Правильное лечение должно быть установлено квалифицированным врачом после проведения всех необходимых исследований и диагностических процедур.
Абсцессы панкреатита: причины, симптомы и возможные осложнения
Причины развития абсцессов панкреатита включают:
| Воспаление поджелудочной железы | Воспаление поджелудочной железы вызывает разрушение тканей и создает условия для развития инфекции |
| Экссудат (воспалительная жидкость) | Чрезмерное скопление экссудата может привести к образованию абсцесса |
| Травма | Травматические повреждения поджелудочной железы могут способствовать развитию абсцесса |
Симптомы абсцессов панкреатита включают:
- Тяжелые боли в верхней части живота
- Рвота и тошнота
- Лихорадка и озноб
- Ухудшение общего состояния
Возможные осложнения при абсцессах панкреатита:
- Распространение инфекции на соседние органы
- Развитие сепсиса (острая инфекция всего организма)
- Образование псевдоистока
- Повреждение окружающих тканей и органов
Лечение абсцессов панкреатита включает использование антибиотиков для контроля инфекции, дренирование абсцесса, а иногда и хирургическое вмешательство для удаления гноя и восстановления поврежденных тканей. Болезнь может оказаться смертельной, поэтому очень важно своевременно обратиться за медицинской помощью при подозрении на абсцесс панкреатита.
Перитонит при панкреатите: симптомы, диагностика и лечение
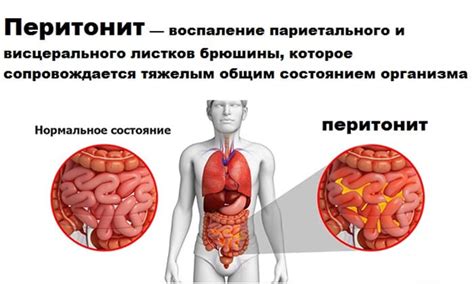
Симптомы перитонита при панкреатите:
- Острая боль во всей брюшной полости, которая может усиливаться при движении или при пальпации;
- Отсутствие аппетита;
- Рвота;
- Бледность и сухость кожи;
- Учащенное сердцебиение и повышение температуры тела;
- Вздутие живота и нарушение стула.
Диагностика перитонита при панкреатите:
Для диагностики перитонита врач проводит осмотр пациента, выясняет его медицинскую историю и выполняет ряд дополнительных исследований:
- Клинический анализ крови, который может показать признаки воспаления;
- Ультразвуковое исследование брюшной полости для выявления патологических изменений;
- Компьютерная томография (КТ), которая позволяет получить более точные изображения брюшной полости и определить степень воспалительного процесса;
- Лапароскопия - хирургическое вмешательство, при котором через небольшие надрезы в брюшной стенке врач вводит тонкий инструмент с камерой для визуального осмотра.
Лечение перитонита при панкреатите:
Лечение перитонита при панкреатите требует немедленной госпитализации и интенсивной терапии. Оно включает:
- Применение антибиотиков для борьбы с инфекцией;
- Постоянное наблюдение и контроль показателей состояния организма;
- Введение болеутоляющих препаратов и препаратов, уменьшающих воспаление;
- При необходимости хирургическое вмешательство для удаления пораженных участков тканей или дренажа брюшной полости;
- Специальная диета, исключающая продукты, способные повысить нагрузку на поджелудочную железу.
Следует помнить, что перитонит при панкреатите является состоянием, требующим срочной медицинской помощи. Лечение должно проводиться только под наблюдением и руководством квалифицированного врача.
Панкреатогенная плевральная эффузия: основные признаки и способы терапии
Основными признаками панкреатогенной плевральной эффузии являются:
- Остро возникшая односторонняя боль в груди. Боль может быть интенсивной и ухудшаться при глубоком вдохе или кашле.
- Кратковременная одышка и учащенное дыхание. При эффузии большого объема может возникнуть ощущение нехватки воздуха.
- Сухой или влажный кашель, плевота. При заполнении плевральной полости жидкостью возникает раздражение слизистой оболочки легких, что приводит к появлению кашля и выделению плевоты.
- Снижение объема движения грудной клетки на пораженной стороне. При заполнении плевральной полости жидкостью возникает компрессия легкого, что приводит к ограничению грудной клетки на пораженной стороне.
- Жидкость в плевральной полости, подтвержденная рентгенологическим исследованием. Рентгеновский снимок грудной клетки позволяет увидеть наличие жидкости в плевральной полости и определить ее объем.
Для лечения панкреатогенной плевральной эффузии необходимо провести комплексное лечение основного панкреатита и удаление жидкости из плевральной полости. Основные методы терапии включают:
- Лекарственная терапия. Включает прием противовоспалительных препаратов, антибиотиков и препаратов для улучшения дренажа плевральной полости.
- Дренирование плевральной полости. Если жидкость в плевральной полости достигает большого объема и приводит к существенным нарушениям дыхания, может быть необходимо ввести дренаж для удаления жидкости.
- Хирургическое вмешательство. В некоторых случаях может потребоваться хирургическое удаление и дренирование кист, абсцессов или некротических участков панкреаса.
Раннее и адекватное лечение панкреатита способствует предотвращению развития панкреатогенной плевральной эффузии. При появлении указанных признаков необходимо обратиться к врачу для диагностики и назначения эффективного лечения.
Воспаление желчного пузыря из-за панкреатита: возможные осложнения и методы лечения
Воспаление желчного пузыря, называемое холецистит, может возникать одновременно с панкреатитом или стать его осложнением. Это происходит из-за того, что протоки, через которые желчь поступает в кишечник, проходят через поджелудочную железу. Поэтому, при воспалении железы, протоки могут забиваться желчными камнями или инфекцией, что приводит к холециститу.
Осложнения воспаления желчного пузыря из-за панкреатита могут быть серьезными. В основном, это связано с развитием инфекции. Нередко возникают гнойные процессы, такие как абсцессы и флегмоны в желчном пузыре и окружающих тканях. Эти осложнения требуют немедленного лечения и могут привести к сепсису и перитониту.
Методы лечения воспаления желчного пузыря из-за панкреатита зависят от тяжести осложнений. В первую очередь проводится устранение инфекции и снятие воспаления. Для этого могут применяться антибиотики, а также хирургическое вмешательство, такое как дренирование абсцессов и удаление желчного пузыря (холецистэктомия).
Однако, наиболее эффективным методом лечения воспаления желчного пузыря из-за панкреатита является профилактика данного осложнения. Для этого необходимо своевременно обращаться за медицинской помощью при первых признаках панкреатита, соблюдать правильный режим питания и избегать факторов риска, таких как ожирение и употребление алкоголя.
| Признаки осложнений: | Методы лечения: |
|---|---|
| Гнойные процессы (абсцессы, флегмоны) | Антибиотики, хирургическое вмешательство |
| Сепсис | Интенсивная терапия, антибиотики |
| Перитонит | Хирургическое вмешательство, антибиотики |
Лечение воспаления желчного пузыря из-за панкреатита требует комплексного подхода и наблюдения врачей разных специальностей – гастроэнтеролога, хирурга, инфекциониста. Важно обратиться за помощью при первых симптомах и регулярно проходить обследования для своевременного выявления осложнений и назначения необходимого лечения.
Развитие сахарного диабета при хроническом панкреатите: причины и способы контроля
При хроническом панкреатите происходит постепенное разрушение ткани железы. Это может быть вызвано различными факторами, включая алкогольную и токсическую деградацию, генетическую предрасположенность, а также другие заболевания и инфекции. Когда поджелудочная железа перестает работать нормально, синтез инсулина снижается, что приводит к гипергликемии – повышенному уровню сахара в крови.
Процесс развития сахарного диабета при хроническом панкреатите может быть обусловлен образованием рубца и ростом соединительной ткани, которая заменяет здоровую железистую ткань. Это приводит к потере функции поджелудочной железы и нарушению выработки инсулина.
Контроль уровня сахара в крови у пациентов с хроническим панкреатитом и сахарным диабетом является важным аспектом лечения. Для этого применяются различные методы, включая диету и физическую активность, прием лекарственных препаратов и инсулинотерапию. Пациентам также рекомендуется регулярно контролировать уровень сахара в крови с помощью глюкометра и посещать эндокринолога для дальнейшего наблюдения и коррекции лечения.
| Методы контроля сахарного диабета при хроническом панкреатите: |
|---|
| 1. Диета: питание богатое клетчаткой, ограничение потребления простых углеводов и жиров, режим приема пищи; |
| 2. Физическая активность: умеренные физические нагрузки способствуют снижению уровня сахара в крови; |
| 3. Лекарственная терапия: врач может назначить сахароснижающие препараты, которые помогают снизить уровень сахара в крови и повысить чувствительность организма к инсулину; |
| 4. Инсулинотерапия: инсулиновая терапия может быть назначена в случаях, когда другие методы контроля сахарного диабета не эффективны или недостаточны; |
| 5. Регулярный контроль и консультации: пациентам рекомендуется следить за уровнем сахара в крови, использовать глюкометр, посещать врача-эндокринолога для коррекции лечения и контроля динамики заболевания. |