Печень – это орган, выполняющий множество важных функций в организме человека. Одной из главных задач печени является обработка питательных веществ, а также выведение токсинов из организма. Однако в современном мире все больше людей страдает от нарушений работы печени, связанных с неалкогольным ожирением. Это серьезное заболевание, которое может привести к различным осложнениям и даже киррозу печени.
Неалкогольное ожирение – это накопление лишнего жира в организме, которое не связано с употреблением алкоголя. Ожирение является одним из главных факторов риска развития метаболического синдрома и диабета. Когда человек страдает от ожирения, его печень также испытывает нагрузку. Она начинает работать с повышенной интенсивностью, пытаясь справиться с избыточным жировым налетом.
Однако постоянная перегрузка печени приводит к нарушению ее функций. Жировые клетки продолжают активно размножаться, заполняя печень. Когда количество жира в печени превышает норму, начинают происходить воспалительные процессы, что приводит к повреждению органа. В результате печень перестает справляться со своей основной задачей – фильтрацией крови и обработкой пищевых веществ.
Функция печени: причины и последствия нарушений
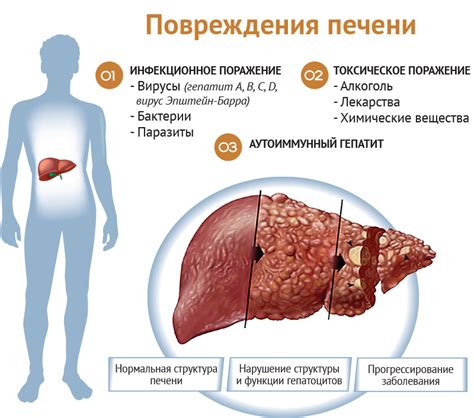
Печень выполняет множество важных функций в организме, включая обработку пищи, выработку желчи и метаболизм различных веществ. Нарушение функции печени может быть вызвано разными причинами, и иметь серьезные последствия для здоровья.
Одной из наиболее распространенных причин нарушений функции печени является неалкогольное ожирение. При ожирении жир накапливается в печени, что приводит к воспалению и повреждению этого органа. Ожирение также может связываться с инсулинорезистентностью, что усиливает напряжение на печень и ухудшает ее функцию.
Другими причинами нарушений функции печени могут быть вирусные инфекции, такие как гепатит В и C. Эти инфекции вызывают воспаление печени и могут прогрессировать до цирроза или рака печени.
Постоянное употребление лекарственных препаратов, особенно нарушающих обмен жиров, также может негативно сказываться на функции печени. Такие препараты могут вызывать воспаление и повреждение печени, а в некоторых случаях даже приводить к необратимым изменениям.
Последствия нарушений функции печени могут быть серьезными. Недостаточность работы печени может привести к нарушению обмена веществ и накоплению токсических веществ в организме. Это может привести к развитию цирроза печени, печеночной недостаточности и рака печени.
- При циррозе печени возможно развитие увеличенного давления в портальной вене, что приводит к печеночной гипертензии и застойному синдрому в организме.
- Печеночная недостаточность может сопровождаться гепатической энцефалопатией, асцитом и другими системными нарушениями.
- Рак печени может прогрессировать и метастазировать, что является серьезной угрозой для жизни пациента.
В целом, нарушение функции печени – серьезное заболевание, которое требует внимательного отношения и своевременного лечения. Различные причины нарушений функции печени могут иметь существенные последствия для организма, поэтому важно вести здоровый образ жизни и регулярно проверять свое состояние печени.
Причины неалкогольного ожирения печени
Постоянное потребление высококалорийной пищи Сидячий образ жизни, сопровождающийся увеличенным потреблением пищи, богатой жиром и сахаром, является одной из основных причин НАОП. Поступающие в организм излишки энергии превращаются в жир, который откладывается в печени. | Метаболический синдром Метаболический синдром включает в себя такие факторы, как ожирение, нарушения углеводного обмена, повышенное давление и уровень холестерина в крови. Эти факторы могут способствовать развитию НАОП. |
Сахарный диабет Сахарный диабет является одним из основных факторов риска развития НАОП. Нарушение регуляции уровня сахара в крови может привести к накоплению жира в печени и развитию заболевания. | Генетические факторы Некоторые генетические мутации могут увеличить риск развития НАОП. Например, мутация гена PNPLA3 связана с увеличенным накоплением жира в печени. |
Лекарственные препараты Некоторые лекарственные препараты, включая гормональные препараты, антибиотики и противоревматические средства, могут вызвать НАОП. | Малоактивный образ жизни Отсутствие физической активности и сидячий образ жизни увеличивают риск развития НАОП. Физическая активность помогает усиливать обмен веществ и способствует снижению уровня жира в организме. |
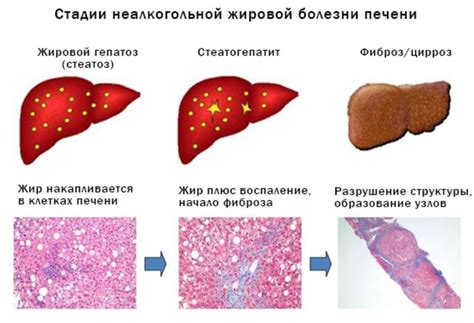
Главные проявления неалкогольной жировой болезни печени
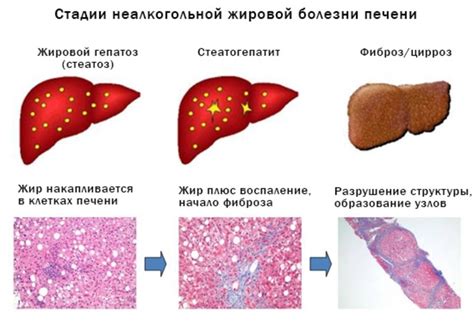
Главные проявления неалкогольной жировой болезни печени могут варьировать в зависимости от степени тяжести заболевания. В начальной стадии НЖБП обычно отсутствуют явные симптомы, и многие пациенты не осознают проблемы с печенью до тех пор, пока заболевание не прогрессирует или не станет хроническим.
Однако с развитием НЖБП могут появиться следующие проявления:
| Проявление | Описание |
|---|---|
| Жировое гепатозное изменение | Накопление жира в клетках печени, что приводит к диффузным изменениям в структуре печеночных тканей. |
| Воспаление печени | Постепенное развитие воспалительных процессов в печени, вызванных накоплением жира и его окислительными продуктами. |
| Фиброз и цирроз печени | Прогрессирование воспаления может привести к образованию фиброза и цирроза печени, что может существенно нарушить ее функцию. |
| Неалкогольная стеатогепатит | Сочетание жирового гепатоза и воспаления печени, которое может прогрессировать к более тяжелым формам заболевания. |
| Развитие осложнений | НЖБП может приводить к развитию таких осложнений, как печеночная недостаточность, портальная гипертензия и гепатоцеллюлярная карцинома. |
Однако стоит отметить, что НЖБП – это обратимое состояние, и раннее выявление и лечение могут предотвратить прогрессирование заболевания и возникновение его осложнений. Поэтому важно обратиться к врачу при появлении симптомов, таких как усталость, боли в правом подреберье, повышенная жировая выработка, сахарный диабет и других сопутствующих заболеваний.
Осложнения неалкогольной жировой болезни печени
Одним из основных осложнений НЖБП является наступление стадии фиброза или цирроза печени. Фиброз представляет собой постепенное замещение здоровой ткани печени соединительной тканью, что приводит к возникновению рубцовых изменений и нарушению функции органа. После фиброза может развиться цирроз печени, которым характеризуется значительное ухудшение работы печени и возможное развитие печеночной недостаточности.
Другим осложнением НЖБП является развитие гепатоцеллюлярной карциномы (ГКК) – злокачественной опухоли печени. Люди с НЖБП имеют повышенный риск развития ГКК из-за повреждения печеночных клеток и хронического воспаления. ГКК является одним из самых опасных осложнений НЖБП, так как тяжело поддается лечению и имеет высокую смертность.
Помимо фиброза, цирроза и гепатоцеллюлярной карциномы, НЖБП может также привести к развитию других осложнений, включая желчно-каменную болезнь, экстрахепатическую желтуху, синдром малабсорбции и метаболический синдром. Все эти осложнения требуют дополнительного лечения и могут серьезно ухудшить качество жизни пациента.
Диагностика неалкогольного ожирения печени
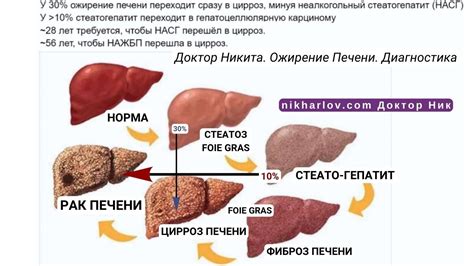
Основные методы диагностики неалкогольного ожирения печени:
- Ультразвуковое исследование (ультразвуковая диагностика) - это неинвазивный и безопасный метод, который использует звуковые волны для создания изображения внутренних органов. Ультразвуковое исследование позволяет определить наличие жировых отложений и воспалительных изменений в печени.
- Компьютерная томография (КТ) - это метод, который использует рентгеновские лучи для создания поперечных изображений органов и тканей. Компьютерная томография может показать размер и структуру печени, включая наличие жировых отложений.
- Магнитно-резонансная томография (МРТ) - это метод, который использует магнитное поле и радиоволны для создания подробных изображений органов и тканей. Магнитно-резонансная томография позволяет получить информацию о размере, структуре и функции печени.
- Биопсия печени - это инвазивный метод, при котором врач берет маленький образец ткани печени для дальнейшего исследования под микроскопом. Биопсия печени может помочь определить степень повреждения печени, включая наличие жировой инфильтрации и воспаления.
Врач может также провести дополнительные тесты, такие как анализы крови на уровень ферментов печени и маркеров воспаления, чтобы получить более полную картину состояния печени у пациента.
Правильная и своевременная диагностика неалкогольного ожирения печени является важным условием для успешного лечения и предотвращения прогрессирования заболевания. Поэтому в случае подозрений на нарушение функции печени всегда следует обратиться к врачу для проведения диагностики и получения рекомендаций по лечению.
Лечение неалкогольного ожирения печени
Лечение неалкогольного ожирения печени направлено на снижение веса, улучшение образа жизни и контроль сопутствующих заболеваний. Основные методы лечения включают следующие пункты:
- Диета: пациентам рекомендуется снижать потребление калорий и ограничивать потребление жиров и сахаров. Рацион должен быть богат белками, овощами, фруктами и злаками. Количество приемов пищи следует увеличить до 5-6 раз в день.
- Физическая активность: регулярные умеренные физические нагрузки помогут сжечь избыточные калории, улучшить обмен веществ и снизить уровень жиров в организме.
- Отказ от алкоголя: поскольку неалкогольное ожирение печени не связано с употреблением алкоголя, пациентам рекомендуется полностью отказаться от алкогольных напитков.
- Медикаментозное лечение: в некоторых случаях врач может назначить препараты, которые помогут снизить уровень жиров в печени и улучшить ее функцию.
При проведении лечения неалкогольного ожирения печени, важно соблюдать назначения врача, регулярно контролировать свой вес и следить за общим состоянием здоровья. Кроме того, рекомендуется получать достаточное количество сна, избегать нерегулярных приемов пищи и стремиться к поддержанию активного образа жизни.
Профилактика неалкогольной жировой болезни печени
1. Правильное питание:
Следует употреблять питательные и сбалансированные пищевые продукты, богатые витаминами, минералами и антиоксидантами. Ограничить потребление жиров и простых углеводов, а также снизить потребление сахара и соли.
Рекомендуется увеличить потребление овощей, фруктов, цельнозерновых продуктов, белка растительного и животного происхождения. Также важно употреблять нежирные молочные продукты.
2. Физическая активность:
Регулярные физические упражнения помогут снизить уровень жира в печени и повысить чувствительность к инсулину. Рекомендуется заниматься аэробными упражнениями, такими как ходьба, бег, плавание или езда на велосипеде, не менее 150 минут в неделю.
Важно выбрать физическую активность, которая доставляет удовольствие и может быть включена в повседневную жизнь, чтобы поддерживать свою физическую форму на протяжении длительного времени.
3. Избегание избыточного веса:
Избыточный вес является одним из главных факторов риска развития НЖБП. Удерживайте свой вес на здоровом уровне, следя за своим рационом и занимаясь физической активностью.
Лучшим способом достижения и поддержания здорового веса является постепенное и стабильное снижение веса путем комбинации правильного питания и физической активности.
4. Ограничение потребления алкоголя:
Хотя НЖБП не связана с употреблением алкоголя, избегайте излишнего потребления алкоголя, так как оно может повредить печень и усугубить уже существующие проблемы.
Рекомендуется умеренное употребление алкоголя: не более 1 напитка в день для женщин и не более 2 напитков в день для мужчин.
Соблюдение этих рекомендаций поможет снизить риск развития неалкогольной жировой болезни печени и поддерживать здоровье печени в хорошей форме.