Система кроветворения – это сложный механизм, ответственный за обеспечение организма необходимыми питательными веществами и кислородом. В нормальном состоянии кровь выполняет ряд важных функций, таких как транспортировка кислорода, борьба с инфекциями и регуляция температуры тела.
Однако, некоторые люди сталкиваются с нарушением данной системы, что может привести к серьезным последствиям для здоровья. Нарушения кроветворения могут быть обусловлены различными факторами, включая генетические предрасположенности, недостаток определенных питательных веществ или наличие заболеваний.
Симптомы нарушения системы кроветворения могут быть разнообразными и зависят от конкретного случая. Они могут включать в себя частые головные боли, слабость, анемию, частые инфекции и другие проблемы. Однако, важно отметить, что только опытный врач может поставить официальный диагноз после проведения соответствующих исследований и анализов.
Справиться с нарушением системы кроветворения можно с помощью комплексного подхода, включающего лечение, диету и изменение образа жизни. В некоторых случаях, необходимо принимать лекарства или пройти лечение трансплантацией костного мозга. Для предотвращения возникновения нарушений кроветворения важно уделять должное внимание своему здоровью, регулярно проходить медицинские обследования и следить за своим образом жизни, в том числе правильным питанием и умеренной физической активностью.
Нарушение системы кроветворения: разновидности и причины

Существует несколько разновидностей нарушения системы кроветворения:
- Анемия. Это состояние, при котором уровень гемоглобина и/или количества эритроцитов в крови снижается. Анемия может возникать из-за недостатка железа, витамина В12, фолиевой кислоты или в результате кровопотери.
- Лейкемия. Также известная как рак крови, лейкемия – это злокачественное заболевание, которое поражает клетки кроветворной системы. В результате этого заболевания число зрелых форм кровяных клеток значительно снижается, а количество неполноценных или аномальных клеток увеличивается.
- Тромбоз. Это состояние, при котором в кровеносной системе образуется кровяной сгусток (тромб) в результате нарушений свертывания крови или поражения сосудов. Тромб может препятствовать нормальному кровообращению и привести к серьезным осложнениям, таким как инсульт или инфаркт.
- Гемофилия. Это генетическое нарушение свертываемости крови, которое приводит к тяжелым кровотечениям после травмы или хirиургического вмешательства. Гемофилия обусловлена недостатком определенных факторов свертывания крови.
Причины нарушения системы кроветворения могут быть разными:
- Дефицит питательных веществ, таких как железо, витамин В12 или фолиевая кислота.
- Генетические нарушения, которые могут влиять на процесс образования крови.
- Прием определенных лекарств, которые могут оказывать негативное воздействие на систему кроветворения.
- Поражение или повреждение органов кроветворной системы, включая костный мозг, селезенку и лимфатические узлы.
Понимание различных разновидностей и причин нарушения системы кроветворения важно для правильной диагностики и лечения этих состояний. Если вы замечаете симптомы, связанные с кроветворением, необходимо обратиться к врачу для проведения соответствующего обследования и получения рекомендаций по лечению.
Лейкемия: симптомы, причины и лечение
Основными симптомами лейкемии являются постоянная усталость, слабость, повышенная кровоточивость, кровоизлияния на коже или слизистых оболочках и повышенная температура тела. Также можно наблюдать учащенное сердцебиение, потерю аппетита и похудение, увеличение лимфоузлов.
Причины возникновения лейкемии до конца неизвестны. Однако существуют некоторые факторы, которые могут повышать риск развития этого заболевания. Сюда относятся наследственная предрасположенность, облучение, химические вещества, такие как бензол, и некоторые вирусные инфекции, например, вирус Эпштейна-Барра.
Лечение лейкемии зависит от типа и стадии заболевания. Основными методами лечения являются химиотерапия, радиотерапия и трансплантация костного мозга. Химиотерапия используется для разрушения раковых клеток, радиотерапия – для лечения рака с помощью радиационного излучения, а трансплантация костного мозга – для замены пораженных клеток здоровыми.
Кроме того, важно поддерживать здоровый образ жизни, включая правильное питание, умеренные физические нагрузки и избегание вредных привычек, таких как курение и употребление алкоголя. Регулярные медицинские осмотры и соблюдение рекомендаций врача также помогут выявить заболевание на ранней стадии и приступить к лечению вовремя.
Гемофилия: главные симптомы и способы диагностики
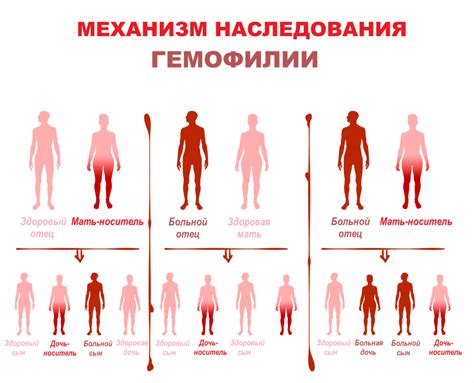
Основными симптомами гемофилии являются:
- Частые и продолжительные кровотечения. Пациенты с гемофилией могут испытывать кровотечения даже при незначительных повреждениях кожи или внутренних органов. Такие кровотечения сложно остановить без специального лечения.
- Синяки и суставные кровоизлияния. При гемофилии кровь может скапливаться в суставах, вызывая их воспаление и болезненность. Это может привести к ограничению движений и деформации суставов.
- Кровоизлияния во внутренние органы. Гемофилия может вызывать кровоизлияния во внутренние органы, такие как желудок или почки. Это может привести к серьезным проблемам со здоровьем и даже угрожать жизни пациента.
Для диагностики гемофилии проводятся специальные лабораторные исследования, включающие:
- Анализ активности факторов свертываемости. Этот анализ позволяет оценить работу системы свертывания крови и определить наличие или отсутствие гемофилии.
- Генетический анализ. Данный анализ позволяет определить мутацию гена, ответственного за нарушение свертываемости крови.
При выявлении гемофилии необходимо немедленно начать лечение. Обычно это включает в себя инъекции препаратов, повышающих свертываемость крови, что позволяет предотвратить и контролировать кровотечения у пациента. Также пациентам рекомендуется предотвращать травмы и избегать деятельности, которая может привести к кровотечениям.
Помните, что гемофилия – это хроническое заболевание, требующее постоянного медицинского контроля и длительного лечения. Важно обратиться к врачу для диагностики и оценки состояния здоровья.
Апластическая анемия: возможные причины и эффективные методы лечения
Причины апластической анемии:
1. Вирусы: некоторые вирусы, такие как гепатитные и эпштейнов-барр, могут вызывать апластическую анемию, воздействуя на клетки костного мозга и разрушая их.
2. Лекарственные препараты: некоторые лекарства, такие как антибиотики, противораковые препараты и противоэпилептические средства, могут вызывать апластическую анемию в результате токсического эффекта на клетки костного мозга.
3. Химические вещества: некоторые химические вещества, такие как бензол и пестициды, могут вызывать повреждение клеток костного мозга и приводить к развитию апластической анемии.
4. Аутоиммунные заболевания: некоторые автоиммунные заболевания, такие как синдром Фанкони и пароксизмальная ночная гемоглобинурия, могут приводить к развитию апластической анемии из-за иммунного нападения на клетки костного мозга.
Методы лечения апластической анемии:
1. Трансплантация костного мозга: это эффективный метод лечения, при котором больному пересаживают здоровые кроветворные клетки, полученные от донора.
2. Иммуносупрессивная терапия: применяются лекарства, которые подавляют иммунную реакцию и предотвращают дальнейшее повреждение клеток костного мозга.
3. Трансфузия крови: проводится для устранения существующего дефицита кроветворных клеток и повышения уровня гемоглобина в крови.
4. Поддерживающая терапия: включает регулярное наблюдение, контроль за уровнем гемоглобина и применение препаратов для поддержания оптимального состояния пациента.
Важно помнить, что эффективный подход к лечению апластической анемии должен быть индивидуальным и основываться на детальном анализе причин заболевания и состояния пациента. Раннее обращение к врачу и комплексный подход к лечению существенно повышают шансы на полное выздоровление.
Гематуря: основные симптомы и возможные последствия
Основные симптомы гематурии включают изменение цвета мочи, появление кровяных сгустков или примесей, боли или дискомфорта при мочеиспускании, рези или жжение во время мочеиспускания. Также могут наблюдаться частые позывы к мочеиспусканию или боли в поясничной области.
Возможные последствия гематурии зависят от ее причины. Это может быть связано с наличием инфекции мочевых путей, камней в почках или мочевом пузыре, урологических заболеваний, а также с опухолями или травмой. Несвоевременное обращение к врачу и независимое лечение гематурии может привести к прогрессированию основного заболевания и возможным осложнениям.
Для установления точной причины гематурии необходимо пройти медицинское обследование, включающее анализы мочи и крови, ультразвуковое исследование органов малого таза, а иногда и дополнительные методы диагностики. После установления диагноза врач назначит соответствующее лечение, которое может включать прием лекарств, процедуры или хирургическое вмешательство.
В целом, при обнаружении гематурии важно обратиться к врачу для проведения обследования и получения соответствующего лечения. Раннее выявление и лечение основного заболевания может предотвратить развитие серьезных осложнений и помочь восстановить нормальное функционирование системы кроветворения.
Тромбоцитопения: факторы риска и способы профилактики
Факторы риска развития тромбоцитопении достаточно разнообразны и включают в себя следующие:
- Генетические нарушения, такие как тромбоцитопения с поражением радиальных протоплазменных каналов или врожденная тромбоцитопения
- Аутоиммунные заболевания, включая системную красную волчанку, ревматоидный артрит и тяжелую форму тромбоцитопенической пурпуры
- Инфекционные заболевания, в том числе ВИЧ, гепатиты и вирус простого герпеса
- Хронические заболевания, такие как цирроз печени, хроническая почечная недостаточность и лимфопролиферативные заболевания
- Лекарственные препараты, включая гепарин, антикоагулянты и противоревматические препараты
- Хирургические вмешательства, особенно те, которые связаны с сосудистым доступом или трансплантацией органов и тканей
Для профилактики тромбоцитопении необходимо знать пациентам о возможных рисках и предпринять необходимые меры для их минимизации. Важно следить за своим общим здоровьем и лечить сопутствующие заболевания, такие как инфекции или аутоиммунные процессы, своевременно.
Также рекомендуется избегать контакта с пациентами, страдающими инфекционными заболеваниями, особенно в периоды обострения. При приеме лекарственных препаратов необходимо внимательно изучать их побочные эффекты и проконсультироваться с врачом о возможных рисках развития тромбоцитопении.
В случае необходимости проведения хирургического вмешательства, важно обсудить с врачом специфические меры для профилактики тромбоцитопении и принять их во внимание, чтобы уменьшить риск возникновения данного нарушения системы кроветворения.
Агранулоцитоз: как определить и своевременно лечить

Определить агранулоцитоз можно при помощи крови, которая анализируется в лаборатории. Важно отметить, что симптомы агранулоцитоза могут быть немедленными или постепенно развивающимися, и включают:
- Высокую температуру – постоянное повышение температуры тела, о котором нельзя сказать, что это обычное заболевание.
- Боли в горле и языке – боль, затрудняющая глотание и разговор.
- Язвы во рту – появление болезненных язв на слизистой оболочке рта.
- Резкое общее ухудшение самочувствия – слабость, быстрая утомляемость, потеря аппетита.
При обнаружении подобных симптомов необходимо немедленно обратиться к врачу, который проведет детальное обследование и назначит необходимые лечебные мероприятия. Цель лечения – выявить основную причину агранулоцитоза и предотвратить возможные осложнения.
Лечение агранулоцитоза может быть разным в зависимости от вида и степени нарушения. Обычно для восстановления нормального уровня агранулоцитов применяются следующие методы:
- Применение стимулирующих препаратов – назначение фармакологических средств, которые способствуют увеличению количества агранулоцитов в крови.
- Изменение образа жизни – режим питания и сна, уход за полостью рта, прием витаминов и минералов.
- Трансплантация костного мозга – крайняя мера, которая может потребоваться в случае тяжелых форм агранулоцитоза.
Важно понимать, что агранулоцитоз является серьезным заболеванием, требующим надлежащего вмешательства. Своевременное обращение к врачу и правильное лечение способствуют эффективному восстановлению системы кроветворения и предотвращению возможных осложнений.
Гемолитическая анемия: причины и способы улучшения состояния
Разрушение красных кровяных клеток приводит к повышенному содержанию свободного гемоглобина в крови, что в свою очередь может привести к различным осложнениям. Среди них – окрашивание кожи и слизистых оболочек в желтый цвет (желтуха), повышенная регенерация и повышенное содержание железа в крови.
Для улучшения состояния пациентов с гемолитической анемией могут применяться следующие методы:
- Устранение причины анемии. Если гемолитическая анемия вызвана наличием определенных лекарственных препаратов или инфекций, необходимо исключить их применение или провести соответствующее лечение.
- Трансфузия крови. В некоторых случаях пациентам с гемолитической анемией могут назначаться переливания крови для увеличения количества красных кровяных клеток в организме.
- Использование иммуносупрессивной терапии. При аутоиммунных формах гемолитической анемии препараты, подавляющие иммунную систему, могут помочь снизить разрушение красных кровяных клеток.
- Поддержание здорового образа жизни. Регулярное физическое упражнение, здоровое питание, избегание стрессов и нормализация сна могут помочь поддерживать общую нормализацию состояния организма при гемолитической анемии.
Важно подчеркнуть, что лечение гемолитической анемии должно проводиться под наблюдением врача и основываться на индивидуальных особенностях пациента. Только так можно достичь наилучших результатов и улучшить общее состояние организма.