Перекрестная резистентность антибиотиков – это явление, при котором бактерии, которые развили устойчивость к одному антибиотику, также становятся устойчивыми к другим антибиотикам из той же группы или к антибиотикам, которые действуют на схожие биологические процессы. Это означает, что бактерии, которые разовьют перекрестную резистентность, становятся более трудными для лечения и могут вызывать более серьезные инфекции.
Перекрестная резистентность антибиотиков является серьезной проблемой в медицине и здравоохранении. Возникновение перекрестной резистентности связано с неадекватным использованием антибиотиков, включая чрезмерное использование, неправильное применение и недостаточную длительность лечения. Как результат, бактерии могут развить механизмы устойчивости к антибиотикам, которые затем могут передаваться другим бактериям.
Перекрестная резистентность может возникнуть из-за нескольких причин. Возможности бактерий модифицировать свои геномы играют важную роль в процессе развития устойчивости. Бактерии могут приобретать новые гены, которые кодируют сопротивляемость к различным антибиотикам. Эти гены могут передаваться как вертикально, от одной бактерии к другой, так и горизонтально, через плазмиды или транспозоны, что способствует распространению устойчивости.
Чтобы справиться с проблемой перекрестной резистентности антибиотиков, необходимо внедрить строгие меры по контролю за использованием антибиотиков, обеспечивать индивидуализированное назначение антибиотиков и соблюдать принципы рационального использования антибиотиков. Это позволит предотвратить развитие устойчивости у бактерий и сохранить эффективность антибиотиков для будущего использования.
Понятие перекрестной резистентности антибиотиков

Перекрестная резистентность является серьезной проблемой в борьбе с инфекционными заболеваниями, так как она делает обычные антибиотики менее эффективными в лечении. Микроорганизмы, обладающие перекрестной резистентностью, могут вызвать инфекции, которые тяжелее поддаются лечению и могут продолжать распространяться.
Перекрестная резистентность может возникать из-за нескольких причин. Во-первых, микроорганизмы могут развивать механизмы, которые позволяют им выживать в присутствии антибиотика. Эти механизмы могут быть связаны с изменением цели антибиотика, изменением клеточной оболочки или активным выталкиванием антибиотика из клетки.
Во-вторых, перекрестная резистентность может развиваться из-за горизонтального переноса генов, кодирующих резистентность к разным антибиотикам, между различными видами бактерий. Это может происходить через передачу плазмид с генами резистентности или путем обмена генетическим материалом.
Однако перекрестную резистентность можно предотвратить или уменьшить, следуя разумному применению антибиотиков. Это включает использование антибиотиков только при необходимости, соблюдение правильной дозировки и длительности курса лечения, и более широкое применение диагностических тестов для определения чувствительности микроорганизма к антибиотикам.
| Примеры перекрестной резистентности антибиотиков | Соответствующие антибиотики |
|---|---|
| Метициллинорезистентные Staphylococcus aureus (MRSA) | Метициллин, цефалоспорины |
| Мультирезистентные Mycobacterium tuberculosis | Изониазид, рифампин, фторхинолоны |
| Карбапенеморезистентные Enterobacteriaceae | Карбапенемы, цефалоспорины |
Перекрестная резистентность антибиотиков - это сложное явление, которое требует большего внимания и исследований для разработки новых стратегий борьбы с инфекциями и противостояния резистентности микроорганизмов.
Способность бактерий сопротивляться множеству антибиотиков
Причиной перекрестной резистентности может быть генетическая передача резистентности от одной бактериальной популяции к другой. Бактерии могут обмениваться генами, которые кодируют сопротивляемость к антибиотикам, при помощи плазмид или других мобильных генетических элементов.
Также бактерии могут развивать механизмы сопротивления, которые позволяют им выживать при высоких концентрациях разных антибиотиков. Например, они могут изменять свои поверхностные структуры или вырабатывать ферменты, которые разрушают антибиотики.
Перекрестная резистентность является серьезной проблемой в лечении инфекций, так как она ограничивает выбор эффективных антибиотиков. Поэтому важно принимать меры к контролю распространения резистентных микроорганизмов и разрабатывать новые препараты, которые могут преодолеть перекрестную резистентность.
Определение и причины перекрестной резистентности
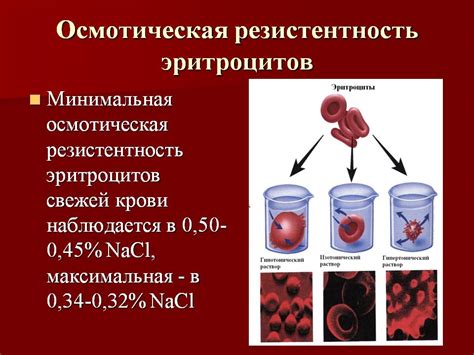
Перекрестная резистентность, также известная как кросс-резистентность, это явление, при котором микроорганизмы становятся устойчивыми к действию нескольких различных антибиотиков. В результате, данные антибиотики становятся менее эффективными при лечении инфекций, что означает, что более сильные и более дорогостоящие лекарства могут быть необходимы для борьбы с инфекцией.
Перекрестная резистентность может возникать из-за нескольких причин. Во-первых, микроорганизмы могут развивать механизмы, которые позволяют им обходить действие антибиотиков. Например, они могут изменять свою клеточную стенку или мембрану, чтобы предотвратить вход антибиотиков в клетку. Также они могут изменять свои метаболические пути или экспрессию генов, чтобы снизить или исключить воздействие антибиотиков.
Во-вторых, перекрестная резистентность может возникать из-за использования антибиотиков в неправильном режиме или неправильном дозировании. Если антибиотик используется недостаточно долго или в низких дозах, микроорганизмы могут развить устойчивость к нему. Это может привести к тому, что эффективные антибиотики будут менее эффективными в будущем.
Третья причина перекрестной резистентности - это передача генов устойчивости между различными микроорганизмами. Гены, которые кодируют устойчивость к одному антибиотику, могут быть переданы другим микроорганизмам, что делает их также устойчивыми к этому антибиотику и может вызвать перекрестную резистентность.
Развитие перекрестной резистентности является серьезной проблемой в медицине и может привести к осложнениям в лечении инфекций. Поэтому необходимо строго контролировать использование антибиотиков и принимать меры для предотвращения развития перекрестной резистентности.
Механизмы развития перекрестной резистентности
Перекрестная резистентность антибиотиков может развиваться по нескольким механизмам:
1. Генетический обмен: бактерии могут передавать гены, отвечающие за резистентность к одному антибиотику, другим бактериям. Это происходит через плазмиды – кольцевые молекулы ДНК, которые способны передаваться между разными видами бактерий. Когда такая передача генов происходит, бактерии становятся устойчивыми к нескольким антибиотикам сразу.
2. Активный транспорт антибиотика: некоторые бактерии могут иметь специальные белки, которые помогают им избегать действия антибиотика. Такие белки, называемые эфлюкс-помпами, способны выкачивать антибиотик из клетки, не давая ему проявить свою активность. В результате бактерии становятся устойчивыми не только к этому антибиотику, но и к родственным ему препаратам.
3. Мутации в генах: бактерии могут случайно приобретать мутации, которые делают их устойчивыми к действию одного или нескольких антибиотиков. Мутации могут произойти в различных генах, связанных с целым рядом биохимических процессов, и привести к изменению структуры или функции мишеней для антибиотиков. Такие мутации могут быть переданы наследственным путем и привести к развитию перекрестной резистентности.
4. Выбор антибиотикоустойчивых штаммов: применение антибиотиков часто сопровождается выбором наиболее устойчивых к ним бактерий. Бактерии, которые выживают при контакте с антибиотиками, передают свои гены резистентности следующему поколению. Этот процесс приводит к накоплению антибиотикоустойчивых мутаций и развитию перекрестной резистентности.
Распространение и усложнение лечения инфекций
Когда бактерии обретают перекрестную резистентность, это означает, что лечение инфекции становится гораздо сложнее. Врачам приходится искать альтернативные способы лечения, что может привести к назначению более сильных и токсичных антибиотиков. Также возникает риск, что эти новые антибиотики также могут стать бесполезными из-за развития резистентности.
Распространение перекрестной резистентности антибиотиков может происходить в разных средах, включая больницы, животноводческие хозяйства и общественные места. Бактерии могут передаваться от человека к человеку, а также через пищу, воду и воздух. Это создает опасность для здоровья общества, поскольку осложняет контроль инфекций и может привести к неэффективности противомикробной терапии.
Профилактика и борьба с перекрестной резистентностью антибиотиков требует комплексного подхода и сотрудничества различных сфер общества, включая медицинские учреждения, ветеринарные службы, фармацевтическую индустрию и общество в целом. Это включает рациональное использование антибиотиков, пропаганду гигиены, разработку новых антибиотиков и исследование альтернативных методов лечения инфекций.
Важность грамотной антибиотикотерапии
Перекрестная резистентность антибиотиков является серьезной проблемой при лечении инфекций. Если пациент уже получал антибиотик, на который бактерия развила резистентность, то становятся недоступным и другие антибиотики из этого же класса. Это ограничивает возможности врачей при назначении антибиотикотерапии и может привести к неэффективному лечению инфекции.
Проблема перекрестной резистентности антибиотиков связана с чрезмерным и неправильным использованием антибиотиков. Неверное назначение антибиотиков при вирусных инфекциях, их неконтролируемому применению без рецепта врача, а также недостаточно длительному пользованию антибиотиками способствует развитию мультирезистентных штаммов бактерий.
Для предотвращения проблемы перекрестной резистентности антибиотиков необходимо проводить информационные кампании и образовательную работу среди населения о правилах применения антибиотиков. Также врачам нужно следовать принципу рационального применения антибиотиков, применяя их только при необходимости и подбирая наиболее эффективные средства.
Факторы, способствующие перекрестной резистентности
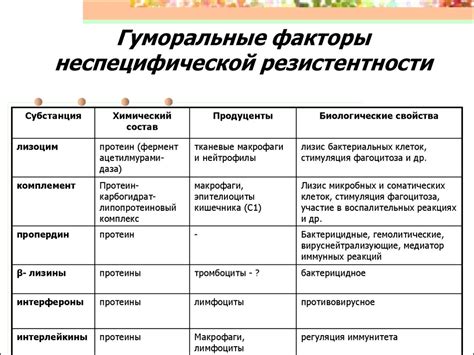
Перекрестная резистентность антибиотиков возникает из-за нескольких факторов:
- Использование широкого спектра антибиотиков: При использовании антибиотиков, которые убивают широкий спектр бактерий, сразу несколько штаммов могут развить резистентность к ним. Это обусловлено тем, что различные бактерии могут иметь схожие механизмы защиты от антибиотиков.
- Неправильное использование антибиотиков: Неправильное применение антибиотиков, такое как недостаточная длительность курса лечения или пропуск доз, может способствовать развитию перекрестной резистентности. Когда бактерии выживают при неполном уничтожении, они могут развить механизмы, которые обеспечивают защиту от других антибиотиков.
- Горизонтальный генный перенос: Бактерии могут передавать гены, ответственные за резистентность к антибиотикам, другим бактериям. Это происходит через горизонтальный генный перенос, когда генетический материал передается напрямую от одной бактерии к другой без родительского размножения. Это позволяет быстро распространять гены резистентности по популяции бактерий.
- Осведомленность общества: Низкая осведомленность общества о правильном использовании антибиотиков и последствиях неправильного применения может способствовать повышенному развитию перекрестной резистентности. Это может включать неправильное использование антибиотиков без назначения врача или их использование для лечения вирусных инфекций, которые антибиотики не эффективны.
В целом, перекрестная резистентность антибиотиков является сложной проблемой, связанной с использованием антибиотиков. Для борьбы с этой проблемой необходима правильная использование антибиотиков и глобальные меры контроля инфекций, чтобы предотвратить распространение резистентных штаммов бактерий.
Превентивные меры для снижения перекрестной резистентности
В борьбе с перекрестной резистентностью антибиотиков следует использовать различные превентивные меры. Ниже представлены некоторые ключевые стратегии и рекомендации, которые помогут уменьшить риск развития перекрестной резистентности:
1. Разумное использование антибиотиков: Одной из основных причин развития перекрестной резистентности является неправильное использование антибиотиков. Необходимо соблюдать точные инструкции, которые предоставляются врачом, и не применять антибиотики без назначения специалиста. Кроме того, не следует увлекаться самолечением и использовать антибиотики для болезней, вызванных вирусами.
2. Профилактика инфекций: Следует предпринимать все возможные меры для предотвращения инфекций, таких как регулярное мытье рук с мылом, корректная гигиена пищи, применение противомикробных кремов и прививки. Снижение вероятности развития инфекций поможет уменьшить использование антибиотиков и, следовательно, риск перекрестной резистентности.
3. Использование комбинированной терапии: При лечении инфекций следует предпочитать комбинированную терапию, то есть использование нескольких антибиотиков одновременно. Это может помочь предотвратить возникновение перекрестной резистентности, так как разные антибиотики могут оказывать свое действие на различные механизмы образования резистентности.
4. Соблюдение гигиены при использовании антибиотиков: Важно соблюдать гигиену при использовании антибиотиков, включая чистоту всех инструментов и поверхностей, а также соблюдение санитарных норм. Это поможет предотвратить контаминацию антибиотиков микроорганизмами и распространение резистентных штаммов.
5. Разработка новых антибиотиков: Необходимо продолжать исследования и разработку новых антибиотиков для борьбы с возникновением резистентности. Новые антибиотики с другим механизмом действия могут быть более эффективными против резистентных штаммов.
Соблюдение этих мер позволит снизить риск перекрестной резистентности антибиотиков и поддерживать эффективность лекарственных препаратов при лечении инфекций.