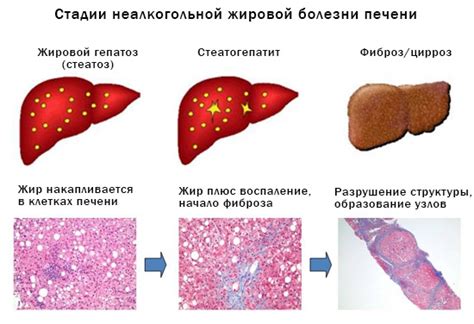
Нажбп стеатогепатит – распространенное заболевание печени, которое характеризуется наличием в ней воспалительных изменений и накоплением жира. Это серьезное заболевание, которому часто характерны тяжелые осложнения, поэтому важно знать, как его предотвратить и лечить.
Полное название «нажбп стеатогепатит» расшифровывается как "неалкогольный стеатогепатит при наличии воспалительных изменений". Оно указывает на связь между заболеванием и воспалительными процессами, которые происходят в печени. Несмотря на то, что в наименовании есть слово "неалкогольный", стеатогепатит может развиваться как у пьющих алкоголь, так и у не пьющих.
Основными причинами развития нажбп стеатогепатита являются неправильное питание, сидячий образ жизни, ожирение, диабет, а также некоторые другие заболевания. Важно помнить, что нажбп стеатогепатит – это хроническое заболевание, которое требует регулярного медицинского наблюдения и лечения.
Что такое неалкогольный стеатогепатит?

НАСГ относится к неалкогольной жировой болезни печени (НАЖБП), которую часто связывают с ожирением и сахарным диабетом. НАСГ может прогрессировать в более серьезные заболевания печени, такие как цирроз или рак печени, поэтому важно диагностировать и лечить его своевременно.
| Факторы риска | Повышенный риск развития НАСГ |
|---|---|
| Ожирение | Уровень жиров в организме повышается, что увеличивает риск стеатоза. |
| Сахарный диабет | Высокие уровни сахара в крови способствуют накоплению жира в печени и развитию воспаления. |
| Гиперлипидемия | Повышенные уровни холестерина и других липидов способствуют развитию стеатоза в печени. |
| Метаболический синдром | Комбинация ожирения, сахарного диабета, гиперлипидемии и повышенного артериального давления увеличивает риск НАСГ. |
Симптомы НАСГ обычно бывают теми же, что и у других заболеваний печени, включая усталость, потерю аппетита, боль в правом верхнем квадранте живота и желтуху. Диагноз НАСГ может быть поставлен на основе медицинской истории, физического обследования, результатов лабораторных тестов и образовательной задачи печени.
Симптомы нажбп стеатогепатита
Основные симптомы нажбп стеатогепатита включают:
- Усталость: пациенты часто жалуются на постоянную усталость и ощущение слабости. Это связано с тем, что инфекция и воспаление печени могут замедлить обменные процессы в организме.
- Потеря аппетита: нажбп стеатогепатит может привести к нарушению пищеварения и понижению аппетита. Пациенты могут быстро насытиться и испытывать неприятные ощущения после еды.
- Дискомфорт в области печени: некоторые пациенты могут почувствовать дискомфорт или легкую боль в правом верхнем квадранте живота, где расположена печень.
- Похудение: из-за нарушения обмена веществ и ухудшения пищеварения пациенты с нажбп стеатогепатитом могут потерять вес без видимых причин.
- Пигментация кожи: у некоторых пациентов может наблюдаться желтушность кожи и склеры, что связано с нарушением обмена билирубина в печени.
Однако, следует заметить, что симптомы нажбп стеатогепатита могут быть непостоянными и маскироваться под другие заболевания. Поэтому для точного диагноза необходимо провести специальные лабораторные исследования и обратиться к врачу-гастроэнтерологу.
Как диагностировать нажбп стеатогепатит?
Клинический анализ крови и мочи. В процессе исследования могут быть обнаружены отклонения в уровне лейкоцитов, эритроцитов, тромбоцитов, а также наличие воспалительных маркеров.
Биохимический анализ крови. Этот анализ поможет определить уровень ферментов печени, таких как аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ). Повышение этих показателей может указывать на наличие воспаления и повреждения печени.
УЗИ органов брюшной полости. УЗИ позволяет визуализировать печень и определить наличие жировых вкраплений.
Компьютерная томография (КТ). Это исследование позволяет получить более подробную информацию о состоянии печени и выявить наличие жировой инфильтрации.
Магнитно-резонансная томография (МРТ). МРТ позволяет получить детальные и точные изображения печени и оценить ее состояние без использования радиации.
Биопсия печени. Это исследование позволяет провести точную оценку степени воспаления и фиброза в печени, что является основой для постановки диагноза нежалопопжим стеатогепатита.
Важно отметить, что для диагностики нажбп стеатогепатита необходимо обратиться к врачу-гастроэнтерологу или гепатологу, который назначит необходимые исследования и определит дальнейшую тактику лечения.
Методы лечения неалкогольного стеатогепатита
Основной причиной НАСГ считается неправильное питание и сидячий образ жизни. Поэтому изменение образа жизни является одним из основных методов лечения этого заболевания.
Изменение образа жизни включает:
Улучшение питания. Рекомендуется увеличить потребление овощей, фруктов, цельнозерновых продуктов, белковых продуктов низкого содержания жира (например, курицы, рыбы). Также важно ограничить потребление продуктов с высоким содержанием сахара и жирных продуктов (например, пирожные, майонез, картошка фри).
Увеличение физической активности. Регулярные умеренные физические упражнения, такие как ходьба, плавание, джоггинг, помогут снизить уровень жиров в печени и улучшить ее функцию.
Снижение веса. Если у вас есть избыточный вес или ожирение, снижение веса на 5-10% может значительно улучшить состояние печени и снизить риск прогрессирования НАСГ.
Помимо изменения образа жизни, лечение НАСГ может включать следующие методы:
Лекарственная терапия. В некоторых случаях врач может назначить лекарства, которые помогают снизить воспаление в печени и уменьшить уровень жиров в клетках.
Коррекция сопутствующих заболеваний. Если у вас обнаружены другие заболевания, такие как диабет или высокое кровяное давление, важно лечить их, чтобы снизить риск прогрессирования НАСГ.
Консультация специалистов. Для дополнительной помощи в лечении неалкогольного стеатогепатита может потребоваться консультация диетолога, физиотерапевта и психолога, которые помогут разработать индивидуальный план лечения и справиться с психологическими аспектами заболевания.
Прежде чем начинать лечение НАСГ, важно обратиться к врачу и провести все необходимые обследования для постановки точного диагноза и определения стадии и тяжести заболевания. Только на основе этой информации будет составлен оптимальный план лечения, включающий изменение образа жизни и, при необходимости, лекарственную терапию.