Устойчивость к антибиотикам стала одной из главных проблем современной медицины. Изначально антибиотики были разработаны для борьбы с инфекциями, вызванными бактериями. Однако с течением времени бактерии приобрели способность адаптироваться и развивать устойчивость к действию антибиотиков. Это вызвано несколькими механизмами, которые бактерии используют для выживания.
Один из основных механизмов - изменение ферментов, ответственных за метаболизм антибиотиков. Бактерии могут изменять структуру этих ферментов, чтобы антибиотики не могли к ним связываться и уничтожать бактерии. Кроме того, бактерии могут также производить специальные белки, которые разрушают антибиотики, позволяя им сохранять свою жизнеспособность.
Устойчивость бактерий к антибиотикам имеет серьезные последствия. Врачи сталкиваются с ситуацией, когда бактерии подтверждаются к практически всем типам антибиотиков и не поддаются лечению. Это означает, что даже обычные инфекции могут стать смертельно опасными для пациентов. Кроме того, устойчивые бактерии могут передаваться от человека к человеку, создавая эпидемию, которую сложно остановить.
Однако существуют способы преодоления устойчивости бактерий к антибиотикам. Один из них - разработка новых антибиотиков, которые могут преодолеть новые механизмы устойчивости. Кроме того, важным является правильное использование антибиотиков, чтобы не допустить их нецелевого применения и уменьшения эффективности. Необходимо также повышать осведомленность о проблеме устойчивости бактерий и внедрять профилактические меры, направленные на снижение распространения устойчивых штаммов.
Все эти меры играют важную роль в борьбе с устойчивостью бактерий к антибиотикам и позволяют сохранить эффективность антимикробной терапии в будущем. Только совместные усилия медицинских работников, ученых и общественности позволят преодолеть эту серьезную проблему и обеспечить безопасность и эффективность лечения инфекций.
Механизмы устойчивости к антибиотикам

Один из наиболее распространенных механизмов устойчивости к антибиотикам - это изменение мишеней действия антибиотиков. Бактерии могут изменить структуру или активность белков, на которые действуют антибиотики, что делает эти антибиотики менее эффективными.
Еще одним механизмом устойчивости является изменение проницаемости мембраны бактерий. Некоторые бактерии могут изменить структуру своей клеточной стенки или мембраны, что препятствует проникновению антибиотиков внутрь клетки.
Кроме того, многие бактерии могут производить ферменты, которые разрушают антибиотики. Эти ферменты, называемые бета-лактамазами, способны разрушать бета-лактамные антибиотики, такие как пенициллины и цефалоспорины.
Также бактерии могут развивать механизмы эффлукса, позволяющие им выкачивать антибиотики изнутри клетки. Это делает антибиотики менее эффективными, так как они не успевают достигнуть нужной концентрации внутри бактериальной клетки.
Наконец, бактерии могут развить устойчивость к антибиотикам путем генетической мутации. Мутации в генах, отвечающих за резистентность к антибиотикам, могут приводить к изменению белков или ферментов, что делает бактерии устойчивыми к действию антибиотиков.
Все эти механизмы устойчивости к антибиотикам могут быть переданы от одной бактерии к другой путем горизонтального переноса генов. Это значит, что устойчивость к антибиотикам может распространяться между различными видами и штаммами бактерий.
Понимание механизмов устойчивости к антибиотикам является важным шагом в разработке новых методов борьбы с инфекциями и преодоления проблемы устойчивости. Использование многокомпонентных антибиотиков и разработка новых классов антибиотиков может помочь преодолеть устойчивость и эффективно бороться с инфекционными заболеваниями.
Нарушение проникновения антибиотика в клетку
Например, некоторые бактерии могут изменять поры в клеточной оболочке, что препятствует проникновению антибиотиков внутрь клетки. Как результат, концентрация антибиотика в цитоплазме бактерии остается недостаточной для уничтожения патогена.
Другим примером нарушения проникновения антибиотика в клетку является изменение состава липидного барьера клеточной оболочки. Бактерии могут изменять содержание липидов в оболочке, что делает ее более гидрофобной и уменьшает проникновение антибиотиков внутрь клетки.
Нарушение проникновения антибиотика внутрь бактериальной клетки является одним из основных механизмов устойчивости к антибиотикам. Для решения этой проблемы и повышения эффективности антибиотиков, исследования направлены на разработку новых антибиотиков с лучшей проникающей способностью или на модификацию существующих антибиотиков для преодоления данной преграды.
| Механизм устойчивости к антибиотикам | Описание |
|---|---|
| Изменение пор в клеточной оболочке | Бактерии могут изменять структуру пор, препятствуя проникновению антибиотиков внутрь клетки. |
| Модификация липидного барьера | Изменение состава липидов в клеточной оболочке делает ее более гидрофобной, что уменьшает проникновение антибиотиков. |
Изменение цели действия антибиотика
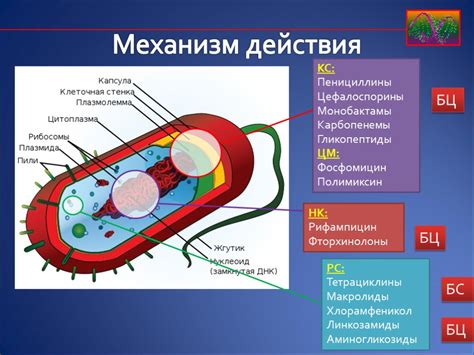
Однако, бактерии могут изменить свои белки или ферменты, чтобы антибиотик уже не мог связываться с ними или их блокировать. Это позволяет микроорганизмам обойти действие антибиотиков и продолжать свое размножение, несмотря на их присутствие.
Часто такие изменения происходят вследствие спонтанных мутаций в генетическом материале бактерий. Эти мутации могут изменить структуру белка или фермента таким образом, чтобы он был неразличим для антибиотиков, либо чтобы антибиотик не мог взаимодействовать с ним так, как это делал ранее. Кроме того, в некоторых случаях, бактерии могут приобретать новые гены, которые кодируют новые белки или ферменты, обладающие сопротивляемостью к антибиотикам.
Изменение цели действия антибиотика является одной из основных причин устойчивости к антибиотикам и создает проблему в борьбе с инфекциями. Микроорганизмы, которые обладают этой способностью, становятся труднее поддающимися лечению и могут вызвать серьезные последствия для здоровья.
Для преодоления этой проблемы, необходимо постоянное обновление антибактериальных препаратов и поиска новых молекул, которые могут эффективно воздействовать на измененные белки или ферменты в микроорганизмах. Также важно принимать меры по предотвращению неправильного и чрезмерного применения антибиотиков, чтобы замедлить развитие устойчивости и сохранить их эффективность в будущем.
Активная экспульсия антибиотика из клетки
Транспортные белки, ответственные за активную экспульсию антибиотиков, могут быть носителями или насосами. Носители подобны канатам, которые переносят антибиотики через клеточную мембрану, осуществляя процесс транспорта. Такие белки могут быть специфичными, переносить только определенные типы антибиотиков, или быть неспецифичными, переносить различные группы антибиотиков.
Насосы, напротив, являются активными транспортерами, которые используют энергию, происходящую из гидролиза АТФ, для перекачивания антибиотика. Это позволяет им эффективно избавлять клетку от антибиотика, поддерживая высокую концентрацию антибиотика во внешней среде.
Активная экспульсия антибиотика из клетки имеет свои последствия и способы преодоления. Этот механизм позволяет бактериям выживать в присутствии антибиотиков, что делает их устойчивыми к лечению. Однако, разработка новых антибиотиков, которые могут обходить или блокировать активную экспульсию, является одним из способов преодоления устойчивости бактерий к антибиотикам.
Последствия устойчивости к антибиотикам

Устойчивость к антибиотикам имеет серьезные последствия для здоровья человека и общества в целом. Вот некоторые из них:
- Увеличение заболеваемости: устойчивые к антибиотикам бактерии могут вызывать инфекции, которые трудно или невозможно лечить существующими антибиотиками. Это может привести к увеличению числа заболевших и распространению инфекций среди населения.
- Усложнение лечения инфекций: прогрессирующая устойчивость к антибиотикам приводит к ограничениям в выборе эффективных лекарств для лечения инфекций. Врачи вынуждены применять более сильные и дорогостоящие антибиотики или комбинированные терапии, что может оказывать негативное влияние на пациентов и потреблять больше ресурсов.
- Увеличение затрат на здравоохранение: лечение устойчивых к антибиотикам инфекций требует больше времени, ресурсов и затрат. Это может привести к увеличению затрат на здравоохранение и негативно сказаться на экономике.
- Угроза для медицинских процедур: устойчивость к антибиотикам может сделать некоторые медицинские процедуры и операции опасными или невозможными. Например, без доступа к эффективным антибиотикам, процедуры рака, органной трансплантации и кесарева сечения становятся рискованными.
- Распространение устойчивости: устойчивость к антибиотикам может распространяться среди бактерий и передаваться между людьми, животными и окружающей средой. Это создает преграды для борьбы с инфекциями и требует разработки новых антибиотиков.
В целом, устойчивость к антибиотикам представляет серьезную угрозу для здоровья населения и требует срочных мер для ее преодоления.
Ухудшение эффективности лечения инфекций
Проблема устойчивости к антибиотикам стала одной из ведущих причин ухудшения эффективности лечения инфекций. К сожалению, бактерии развивают новые механизмы устойчивости к антибиотикам и передают их друг другу, что делает лечение инфекций все более сложным.
Устойчивость к антибиотикам может возникать как в результате мутаций в генетическом материале бактерий, так и через передачу генов сопротивляемости. Бактерии могут приобретать гены, которые имеют механизмы, позволяющие им выжить в присутствии антибиотиков.
Ухудшение эффективности лечения инфекций приводит к тому, что даже обычные инфекции, которые раньше успешно лечились антибиотиками, становятся все более опасными и требуют более сложного и дорогостоящего лечения. Это ведет к увеличению затрат на здравоохранение и увеличению риска смертности пациентов.
Преодоление проблемы устойчивости к антибиотикам требует комплексного подхода. Необходимо разрабатывать новые антибиотики и методы лечения, которые будут эффективны против новых механизмов устойчивости. Также невероятно важно правильное использование антибиотиков и соблюдение протоколов лечения, чтобы минимизировать риск развития устойчивости.
Распространение устойчивых штаммов инфекций
Один из основных механизмов распространения устойчивых штаммов - это горизонтальный перенос генов резистентности. В процессе горизонтального переноса гены, кодирующие резистентность к антибиотикам, могут передаваться между бактериями разными способами, такими как конъюгация, трансдукция и трансформация. Это позволяет устойчивым штаммам передавать свою резистентность на другие, ранее чувствительные к антибиотикам, бактерии.
Кроме того, при распространении устойчивых штаммов играют роль и механизмы естественного отбора. Использование антибиотиков приводит к селекции устойчивых штаммов, которые имеют преимущество перед чувствительными к антибиотикам бактериями. Устойчивые штаммы, выжившие после применения антибиотика, могут далее размножаться и распространяться, усиливая свою устойчивость к антибиотикам.
Нерациональное использование антибиотиков также способствует распространению устойчивых штаммов. Пациенты, которые неправильно принимают антибиотики или прерывают курс лечения, могут создать условия для возникновения устойчивых штаммов. Кроме того, неконтролируемое использование антибиотиков в животноводстве и сельском хозяйстве также ведет к повышению уровня резистентности бактерий.
Распространение устойчивых штаммов инфекций имеет серьезные последствия для пациентов и общественного здравоохранения. Устойчивые инфекции сложнее лечить и требуют более длительных и дорогостоящих терапевтических подходов. Кроме того, устойчивые инфекции могут привести к смертельным исходам и увеличить нагрузку на систему здравоохранения.
- Главными способами преодоления распространения устойчивых штаммов являются:
- Рациональное использование антибиотиков, включая соблюдение правил приема и продолжительности курса лечения;
- Развитие новых антибиотиков и методов лечения, направленных на более эффективное уничтожение устойчивых штаммов;
- Строгий контроль и регулирование использования антибиотиков в животноводстве и сельском хозяйстве.
Только совместные усилия медицинских профессионалов, ученых и общества в целом могут помочь в борьбе с распространением устойчивых штаммов инфекций и сохранить эффективность антибиотиков в будущем.
Увеличение затрат на лечение
Увеличение устойчивости бактерий к антибиотикам сопровождается значительным ростом затрат на лечение инфекционных заболеваний. Когда пациенты становятся нечувствительными к стандартным антибиотикам, врачам приходится применять более сильные и дорогостоящие препараты. Это приводит к увеличению расходов на лекарственные средства и услуги здравоохранения в целом.
Кроме того, увеличение затрат связано с необходимостью проведения дополнительных исследований, таких как тесты на чувствительность к антибиотикам. Эти тесты помогают выбрать наиболее эффективные препараты для лечения конкретного пациента, но являются дорогостоящими и требуют дополнительного времени.
Устойчивость к антибиотикам также может привести к увеличению длительности лечения. Если стандартные препараты не эффективны, пациентам приходится продолжать принимать более сильные антибиотики в течение длительного времени. Это может увеличить не только затраты на лекарства, но и на медицинские услуги, поскольку пациентам может потребоваться более длительное наблюдение и дополнительные посещения врача.
В целом, увеличение затрат на лечение инфекций, вызванных устойчивыми к антибиотикам бактериями, имеет значительные финансовые последствия как для пациентов, так и для системы здравоохранения. Поэтому разработка стратегий для преодоления устойчивости к антибиотикам и эффективного использования имеющихся препаратов является важной задачей для медицинского сообщества и общества в целом.
Способы преодоления устойчивости

В борьбе с устойчивостью ко всем антибиотикам разработаны различные стратегии и методы. Они включают в себя:
1. Разработка новых антибиотиков: Одним из подходов к преодолению устойчивости является создание новых антибиотиков, которые способны эффективно бороться с резистентными штаммами бактерий. Продолжительные исследования и разработки помогают выявить новые механизмы действия и структуры антибиотиков.
2. Комбинирование антибиотиков: Использование комбинации двух или более антибиотиков может значительно повысить их эффективность в борьбе с устойчивыми бактериальными штаммами. Механизмы действия различных антибиотиков могут быть взаимосвязаны и добавлять взаимное преимущество друг другу.
3. Рациональное использование антибиотиков: Профессиональное и ответственное использование антибиотиков позволяет предотвратить появление устойчивых штаммов бактерий. Регулирование и контроль использования антибиотиков в медицинских учреждениях помогают сократить возможность развития устойчивости.
4. Профилактика инфекций: Профилактическое использование антибиотиков может быть предложено пациентам, с повышенным риском развития инфекций, особенно при наличии медицинских процедур или хирургических вмешательств.
5. Обучение и информирование: Создание информационных кампаний и проведение обучающих программ по правильной и ответственной использованию антибиотиков может значительно снизить уровень устойчивости бактерий.
Необходимо отметить, что преодоление устойчивости ко всем антибиотикам является сложной задачей, требующей комплексного подхода и сотрудничества между научными и медицинскими организациями.