Боль в левом боку внизу живота может быть признаком различных заболеваний. Этот симптом может быть вызван проблемами со стронами кишечника, такими как раздраженный кишечник или синдром раздраженного кишечника (СРК).
Однако, боли в этой области также могут быть связаны с другими причинами, такими как спазмы кишечника, запоры или диарея. Конечно, необходимо обратиться к врачу, чтобы точно установить причину болей и определить наилучшее лечение.
В зависимости от причины, лечение может включать прием препаратов, контроль диеты и изменение образа жизни. Иногда может потребоваться хирургическое вмешательство. Не забывайте, что самолечение может ухудшить симптомы или запутать правильную диагностику. Важно обратиться за медицинской помощью, чтобы получить точный диагноз и назначить эффективное лечение.
Почему возникает боль в левом боку внизу живота: вероятные причины и методы лечения

Боль в левом боку внизу живота может иметь различные причины и требовать соответствующего лечения. Она может быть связана с проблемами органов пищеварительной системы, мочеполовой системы, сердца или опорно-двигательного аппарата.
Одной из наиболее распространенных причин боли в левом боку внизу живота является сигмовидный толстый кишечник. Может развиться воспаление или образование опухолей, что приводит к появлению болевых ощущений. Часто такая боль сопровождается нарушением стула, учащенными газообразованиями и другими симптомами диспепсии. Лечение данного заболевания обычно включает применение антибиотиков, противовоспалительных препаратов и диетотерапии.
Источником боли в левом боку внизу живота также может быть дивертикулез - образования, похожие на пузырьки, которые образуются на стенках кишечника. При сильном воспалении или образовании абсцессов такие дивертикулы могут вызывать болевые ощущения. Лечение может включать прием антибиотиков, уролитических препаратов и хирургическое вмешательство в случае осложнений.
Некоторые женщины могут испытывать боль в левом боку внизу живота из-за гинекологических проблем, таких как воспаление яичников или удаление матки. В таких случаях лечение может включать применение гормональной терапии, антибиотиков и других методов, направленных на восстановление репродуктивной системы.
Наконец, боли в левом боку внизу живота могут быть связаны с сердечно-сосудистыми проблемами, такими как ангина или инфаркт миокарда. В таких случаях необходима немедленная медицинская помощь, которая может включать применение препаратов для улучшения кровообращения и предотвращения осложнений.
В случае боли в левом боку внизу живота рекомендуется обратиться к врачу для диагностики и назначения соответствующего лечения. Самолечение может привести к ухудшению состояния и развитию осложнений. Важно помнить, что каждый случай индивидуален, и лишь врач может правильно поставить диагноз и определить методы лечения.
Острая панкреатит: симптомы и возможные причины острого панкреатита
Панкреатит представляет собой воспаление поджелудочной железы, которая находится в левой части живота. Острая форма панкреатита может иметь достаточно серьезные последствия и требует незамедлительного медицинского вмешательства.
Симптомы острого панкреатита:
- Сильная боль в левой части живота. Она может быть постоянной или приступообразной и обычно усиливается после приема пищи.
- Тошнота и рвота. При панкреатите могут возникнуть стойкие или повторяющиеся рвотные позывы, что может привести к обезвоживанию организма.
- Понижение аппетита. Пациенты с острым панкреатитом могут испытывать снижение интереса к пище и потерю веса.
- Боль в левом боку может простреливать в спину. При панкреатите боль может распространяться на спину, плечи и верхнюю часть живота.
- Болезненное отечество живота. В результате воспаления поджелудочной железы может возникнуть отечность живота.
Возможные причины острого панкреатита:
Алкогольное злоупотребление. Употребление большого количества алкоголя может вызвать острый панкреатит.
Желчные камни. Их попадание в проток поджелудочной железы может привести к развитию острого панкреатита.
Травмы или операции в области живота. Болезнь может возникнуть после травмы или операции, которые повреждают поджелудочную железу.
Лекарственные препараты. Некоторые лекарства могут вызывать острый панкреатит.
Генетические нарушения. В редких случаях острый панкреатит может быть вызван генетическими нарушениями.
Острая аппендицит: симптомы и причины возникновения острого аппендицита
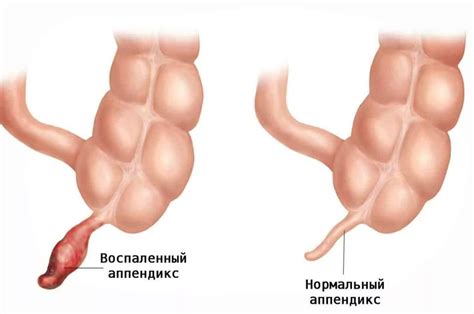
Симптомы острого аппендицита могут включать:
- Боль в левом боку внизу живота, которая может начаться вокруг пупка и постепенно перейти в правую сторону живота.
- Потеря аппетита и тошнота.
- Рвота и повышение температуры тела.
- Изменения в частоте и консистенции стула.
- Учащенное мочеиспускание.
Причины возникновения острого аппендицита могут быть различными. Одной из основных причин является блокировка аппендикса. Это может быть вызвано накоплением стула, опухолью или инфекцией. Когда аппендикс блокируется, бактерии начинают размножаться внутри него, что вызывает воспаление.
Другие редкие причины включают травму, опухоль, инфекцию или развитие кишечника в неправильном месте.
Лечение острого аппендицита обычно включает удаление аппендикса хирургическим путем, известное как аппендэктомия. Это неотложная операция, которая требует постоянного мониторинга и нуждается в раннем выявлении.
В случае появления симптомов острого аппендицита необходимо немедленно обратиться к врачу, которому потребуются клинические и лабораторные данные для постановки правильного диагноза.
Кишечная непроходимость: симптомы и основные причины кишечной непроходимости
Основными симптомами кишечной непроходимости являются:
- Боли в животе, которые могут быть острыми и приступообразными;
- Отсутствие газовых масс и стула;
- Тошнота и рвота;
- Бледность кожи и слабость;
- Повышенная чувствительность живота к прикосновению.
Основными причинами кишечной непроходимости могут быть:
- Интестинальная непроходимость, вызванная опухолями, строгами, спайками;
- Паралитическая кишечная непроходимость, вызванная нарушением двигательной активности кишечника;
- Механическая кишечная непроходимость, вызванная наличием инородного тела в кишечнике;
- Врожденная кишечная непроходимость, связанная с различными дефектами развития кишечника.
Лечение кишечной непроходимости зависит от ее причины и может включать консервативные методы, такие как терапия лекарствами, соблюдение диеты и физиотерапия, а также хирургическое вмешательство в случае необходимости.
Воспаление толстой кишки: симптомы и причины воспаления толстой кишки
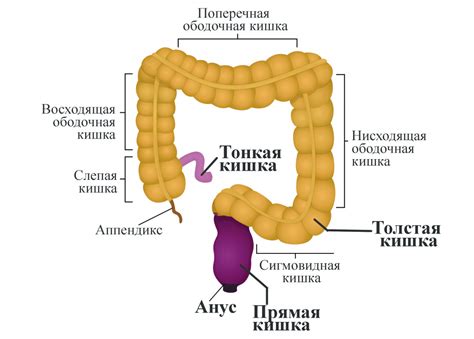
Воспаление толстой кишки, также известное как колит, представляет собой воспалительный процесс, который влияет на толстую кишку. Это состояние может вызвать различные симптомы и иметь разные причины.
Главными симптомами воспаления толстой кишки являются:
- Боль и дискомфорт в нижней левой части живота;
- Кишечные расстройства, такие как понос или запоры;
- Кровь в стуле;
- Частое непроизвольное опорожнение кишечника;
- Изменения веса;
- Утомляемость и слабость;
- Повышенная температура тела.
Воспаление толстой кишки может быть вызвано различными причинами, включая:
- Воспалительные заболевания кишечника, такие как язвенный колит и болезнь Крона;
- Инфекционные заболевания, такие как бактериальные и вирусные инфекции;
- Неправильное питание, включая потребление жирной пищи и большого количества специй;
- Стресс и психологические факторы;
- Побочные эффекты определенных лекарственных препаратов;
- Автоиммунные заболевания, такие как ревматоидный артрит.
Лечение воспаления толстой кишки зависит от его причины и включает такие методы, как изменение диеты, прием препаратов для контроля воспаления, антибиотики, если причиной является инфекция, а также применение препаратов для облегчения симптомов.
В любом случае, для точного определения причины боли в левом боку внизу живота необходимо обратиться к врачу и пройти соответствующие обследования.
Мочекаменная болезнь: симптомы и возможные причины развития мочекаменной болезни
Симптомы мочекаменной болезни могут включать:
- Боль внизу живота – одним из наиболее характерных симптомов мочекаменной болезни является острая, колющая или тупая боль в левом боку внизу живота. Боль может быть постоянной или временной, и может усиливаться при движении или мочеиспускании.
- Кровь в моче – мочекамни могут повреждать стенки мочевых путей, что может привести к появлению крови в моче. Кровь может быть видна глазом или обнаруживаться при анализе мочи.
- Частое мочеиспускание – камни, блокирующие мочевые пути, могут вызывать частое позывы на мочеиспускание.
- Ощущение не полностью опорожненного мочевого пузыря – мочекамни могут затруднить нормальное опорожнение мочевого пузыря, что может вызывать ощущение его неполной опорожненности.
Возможные причины развития мочекаменной болезни включают:
- Нерегулярное питание – неправильное питание, с высоким содержанием солей и протеинов, может увеличить риск образования мочекамней.
- Недостаток жидкости – недостаточное потребление воды может способствовать образованию концентрированной мочи, что может привести к образованию мочекамней.
- Генетическая предрасположенность – некоторые люди могут быть генетически подвержены образованию мочекамней.
- Медикаментозные препараты – некоторые лекарственные препараты могут способствовать образованию мочекамней.
- Повышенный уровень кальция, оксалата или мочевой кислоты в моче – повышенные уровни этих химических веществ в моче могут способствовать образованию мочекамней.
Для диагностики и лечения мочекаменной болезни необходимо обратиться к урологу или нефрологу, которые могут назначить соответствующие исследования и определить оптимальный план лечения.